Дифтерия – острое инфекционное заболевание, которое протекает как ангина с фибринозными пленками, с отеком подкожной клетчатки шеи и околоключичной области и токсическим поражением сердечно-сосудистой и нервной систем. Возбудитель дифтерии — дифтерийная палочка – выделяет экзотоксин, который и обусловливает основные клинические симптомы болезни.
Источником инфекции является только человек, заболевание передается воздушно-капельным путем, возможна передача через различные предметы обихода. Заболевание регистрируется круглый год с подъемом заболеваемости осенью. При заражении заболевают далеко не все инфицированные, у большей части зараженных формируется здоровое носительство дифтерийной инфекции. После перенесенного заболевания остается стойкий иммунитет, однако такие лица могут быть бактерионосителями. После искусственной иммунизации (прививки) длительность иммунитета до пяти лет.
Входными воротами инфекции являются слизистые носа, гортани и зева. Инкубационный период при дифтерии составляет 2-7 дней. Заболевание начинается остро, клинические проявления зависят от формы дифтерии, которые бывают:
- Дифтерия зева (катаральная, островчатая, пленчатая), распространенная дифтерия (зева и носа, зева и гортани, зева и полости рта) и токсическая (субтоксическая, токсическая I, II, III степени, гипертоксическая и геморрагическая)
- Дифтерия гортани (локализованный круп и распространенный круп)
- Дифтерия носа (катарально-язвенная и пленчатая формы)
- Дифтерия редких локализаций (глаз, уха, кожи, ран)
В настоящее время преобладает дифтерия зева (до 98% всех больных). Заболевание протекает в виде типичных форм (пленчатая, распространенная, токсическая) и атипичных (катаральная, островчатая).
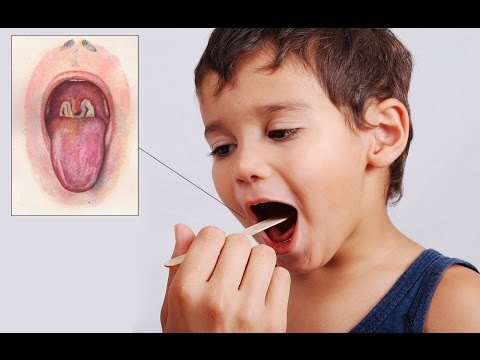
Дифтерия зева катаральной формы – это атипиная форма, встречается довольно часто, очень редко диагностируется, что способствует распространению инфекции. Общее состояние больных почти не нарушается, протекает под маской ангины. Исход: выздоровление, или переход в типичные формы. Течение островчатой формы дифтерии легкое, умеренно выражена лихорадка и симптомы интоксикации, субфебрильная температура и боли в горле при глотании. Миндалины увеличены и отечны, на них – островки фибринозных пленок. Пленки легко снимаются шпателем, не кровоточат.
Регионарные лимфоузлы умеренно увеличены, безболезненны.
Пленчатая форма дифтерии начинается остро с повышения температуры тела и умеренных симптомов интоксикации (недомогание, головная боль, слабость, снижение аппетита, тошнота). Миндалины увеличены, отечны, отмечается застойная гиперемия слизистых оболочек, поверхность миндалин покрыта сплошным плотным беловатым блестящим фибринозным налетом. Налет с трудом снимается, кровоточит, не растирается между шпателями, при погружении в воду не растворятся. Процесс часто бывает односторонним. Температура тела повышается до 38оС, подчелюстные лимфоузлы увеличены и болезненны. При введении противодифтерийной сыворотки налеты уменьшаются; без специфической терапии процесс прогрессирует, заболевание переходит в распространенную, субтоксическую или токсическую формы.
При распространенной форме дифтерии фибринозные пленки распространяются за пределы миндалин, температура тела повышается до 39оС, выражены симптомы общей интоксикации и поражения сердечно-сосудистой системы. Налеты могут распространяться на дужки, язычок, боковые и задние стенки глотки. Тоны сердца приглушены, тахикардия, но отека мягкого неба и подкожной клетчатки шеи нет.
Токсическая форма заболевания может развиться из локализованных форм, но часто возникает сразу как токсическая форма. Начало заболевания бурное с повышения температуры тела до 40оС, выраженная интоксикация, вялость, апатия, тяжелое состояние больного, тошнота, рвота, головная боль.
Наряду с развитием изменений в зеве, наблюдается характерный отек шейной клетчатки. При субтоксической форме дифтерии отек односторонний, и только вокруг подчелюстных лимфоузлов. При токсической дифтерии I степени отек опускается до середины шеи, II степени – до ключицы, при III степени – ниже ключицы. Характерны бледность кожи, цианоз губ, тахикардия, понижение артериального давления. В зеве обнаруживаются увеличение и отечность миндалин, мягкого неба и окружающих тканей. Миндалины покрыты налетом грязно-серого цвета, распространяются за пределы миндалин; налеты плотные, с трудом снимаются, кровоточат, не растираются.
Гипертоксическая дифтерия характеризуется бурным началом заболевания, повышением температуры тела до 400С и выше, многократной рвотой, расстройством сознания, судорогами. Отек шейной клетчатки развивается в первые сутки, быстро прогрессирует. Летальный исход наступает в первые дни (иногда часы!) болезни. На фоне гипертоксической формы нередко развивается геморрагический синдром. В этом случае говорят о геморрагической форме дифтерии.
Дифтерия гортани развивается как самостоятельная форма, либо при переходе процесса из зева. Заболевание начинается постепенно, симптомы интоксикации слабо выражены. Основной клинический признак – стеноз гортани (истинный дифтерийный круп). При дифтерии носа симптомы интоксикации выражены слабо, отмечаются сукровичные выделения из носа. На слизистой оболочке носа при осмотре видны фибринозные пленки или эрозии.
Осложнения при заболевании
При дифтерии могут развиться осложнения в любом периоде заболевания. Наибольшее значение имеет поражение сердца в виде миокардитов. Ранние миокардиты развиваются на 2 – 5-ый день болезни, поздние миокардиты – на 3 – 4-ой неделе. Поражение нервной системы проявляется параличами: развиваются параличи мягкого неба, конечностей, мышц шеи, лицевого нерва, головы, глотки, гортани. В тяжелых случаях развиваются множественные поражения нервов, паралич дыхания. Диагностическое значение имеет бактериальный посев из слизистой зева и носоглотки, причем при наличии налетов посев следует брать на границе здоровой и пораженной ткани. В лечении используют противодифтерийную сыворотку, симптоматическую терапию. Всем больным дифтерией необходим строгий постельный режим, постоянное наблюдение врача.
С профилактической целью применяют прививки. Первая прививка АКДС делается в трехмесячном возрасте, затем еще 2 раза через каждые 45 дней. После этого в возрасте 1-2 лет проводят первую ревакцинацию (повторную прививку) препаратом АКДС однократно. Вторую и третью ревакцинации делают препаратом АДС-М анатоксином в возрасте 7 и 14 лет, а затем каждые 10 лет в течение всей жизни.